|
YERSINIA Les Yersinia sont des entérobactéries regroupant actuellement trois espèces pathogènes pour l'animal et l'homme: Yersinia pestis (le bacille de Yersin, 1894), Yersinia enterocolitica (Fredericksen, 1964) et Yersinia pseudotuberculosis (autrefois appelé le bacille de Malassez et Vignal, 1883), et des espèces habituellement dénuées de pouvoir pathogène, Yersinia frederiksenii, Yersinia kristensenii, Yersinia intermedia, Yersinia aldovae, Yersinia mollaretii, Yersinia bercovieri et Yersinia rodhei. Y. pseudotuberculosis et Y. pestis sont très apparentées alors que Y. enterocolitica est génétiquement distincte des deux autres bactéries. Y. ruckeri, pathogène pour les salmonidés, reste inclus dans le genre alors que nombreux traits génétiques l'en éloignent: son exclusion du groupe est cependant probable à terme. YERSINIA PESTIS 1 - HISTORIQUE
Le terme de Yersinia a été choisi en hommage à Alexandre Yersin, jeune médecin d'origine suisse formé à l'Institut Pasteur qui isola le 20 juin 1894 à Hong-Kong, le bacille de la peste de cadavres humains et de rongeurs. http://www.pasteur.fr/infosci/archives/yer0.html 2 - HABITAT - POUVOIR PATHOGENE NATUREL
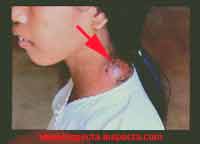
- Dans les cas graves, un collapsus cardio-vasculaire et des hémorragies par coagulopathie de consommation sont observés. Le plus souvent, la mort survient 3 à 5 jours après l'apparition des premiers symptômes par suite de métastases infectieuses dans le foie, la rate, les poumons et les méninges. Cependant, dans 30% des cas, les signes généraux et neurologiques régressent et les malades guérissent après une très longue convalescence et une suppuration interminable du bubon. * La peste pulmonaire est la forme la plus contagieuse du fait d'une transmission inter-humaine directe des bactéries. Conséquence d'une peste bubonique, elle peut cependant résulter de l'inhalation par un sujet sain de poussières souillées de déjections de puces infectées. Après une brève phase d'incubation (quelques heures à 2 jours), la maladie débute brutalement, réalisant une pneumopathie avec fièvre (40° C), toux, hémoptysie, détresse respiratoire et altération profonde de l'état général. La maladie évolue rapidement vers la mort avec une extension des foyers pulmonaires, des troubles neurologiques (confusion mentale ou prostration), des hémorragies sous-cutanées et un collapsus cardio-vasculaire.
3 - EPIDEMIOLOGIE
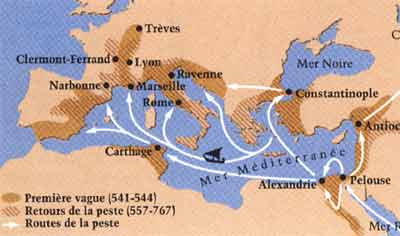
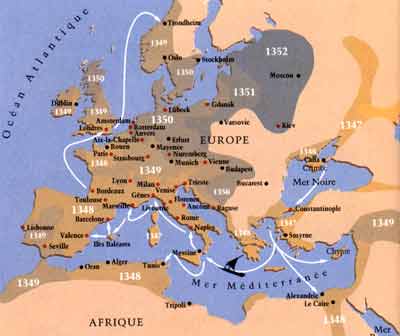
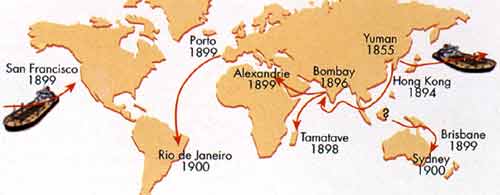
La troisième pandémie prit naissance à la fin du XIX ème siècle en Chine et, en raison du développement des moyens de communication (bateaux à vapeur), elle se répandit dans le monde entier, atteignant pour la première fois les continents jusqu'alors épargnés: l'Amérique et l'Australie. En France, sa dernière apparition eut lieu dans la première moitié du XXème siècle ( "peste des chiffonniers" à Paris, et en Corse).
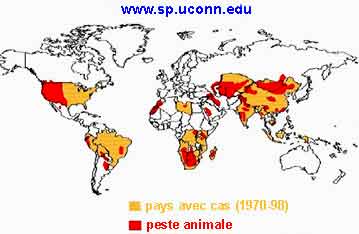
- La peste sévit encore dans le monde de façon endémique. Ceci est dû au fait qu'elle est avant tout une zoonose atteignant essentiellement les rongeurs (rats et nombreuses espèces de rongeurs sauvages). Son émergence chez l'homme dépend à la fois de la fréquence de l'infection parmi les rongeurs et de la promiscuité de celui-ci avec ces populations animales. De 1985 à 1999, près de 34.000 cas humains ont été recensés, dont les 2/3 sur le continent africain. Distribution mondiale de la peste en 1998
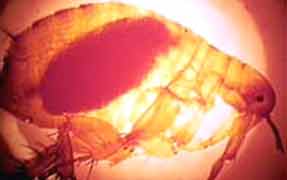
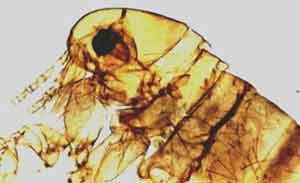
- La puce et le bacille de la peste.
http://www.pon.nic.in/fil-free/vcrc/plague.html
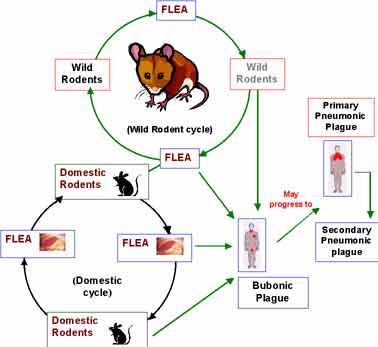
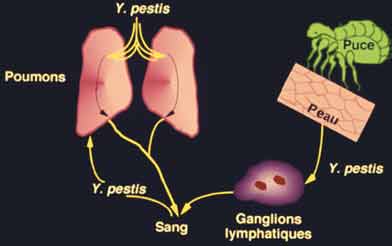
3/ Enfin, la peste dite urbaine, importée en ville à partir d'un foyer rural, se propage rapidement de rat à rat. Chaque espèce d'insectes parasite a un hôte défini: par exemple, Xenopsylla cheopis (à gauche) est la puce spécifique du rat, mais elle peut accidentellement piquer l'homme. La maladie peut ensuite être transmise d'homme à homme par la puce de l'homme, Pulex irritans (à droite), qui serait toutefois un vecteur moins efficace que la puce du rat pour transmettre la maladie à l'homme. - Après piqûre d'un hôte présentant une septicémie, la puce héberge le bacille de la peste dans son tube digestif. Les bactéries se multiplient dans le proventricule (dilatation située entre l'oesophage et l'estomac) et finissent par obstruer la lumière de cette formation. Ce bloquage, le plus souvent partiel, affame la puce et l'oblige à piquer son hôte maintes fois pour se nourrir. A la mort du rongeur, l'insecte abandonne son hôte pour un autre animal (sain ou non). - Lors d'une nouvelle piqûre, la puce aspire du sang qui arrive dans le proventricule, au contact du bouchon bactérien. Ce bouchon empêche le passage du sang dans l'estomac et la puce régurgite dans la plaie le sang souillé qu'elle ne peut ingérer, inoculant ainsi le bacille de la peste à son hôte. De plus en plus affamée, la puce passe ainsi de rongeur à rongeur, piquant sans pour autant se nourrir, jusqu'à ce qu'elle meurt d'inanition. Les rongeurs, bien que n'étant pas carnivores, peuvent aussi contracter la peste en mangeant le cadavre de leurs congénères infectés par Y. pestis. Toutefois, il a été démontré expérimentalement que la dose bactérienne infectante est mille à dix mille fois plus élevée par voie orale que par voie sous-cutanée. Les bactéries pourraient être aussi inhalées par les rongeurs, en particulier lors du fouissage de la terre. - L'homme est un maillon accidentel dans la chaîne de transmission de Y. pestis et ne constitue pas, en dehors des périodes épidémiques, un réservoir naturel de bactéries. Alors que de nombreuses espèces de rongeurs sont très sensibles au bacille de la peste, d'autres sont relativement résistantes; ce sont ces dernières qui maintiennent la peste à l'état endémique dans la nature. - Par ailleurs, comme l'ont montré des travaux expérimentaux, le bacille de la peste peut persister pendant plusieurs années dans le sol, dans des conditions climatiques hostiles, sans perdre pour autant sa virulence. Il peut ainsi recontaminer les rongeurs sauvages fouisseurs, des années après la disparition de la maladie chez les animaux décimés. Il paraît donc impossible d'éradiquer Y. pestis de l'environnement et seule une surveillance rigoureuse du réservoir animal est une mesure de lutte antipesteuse impérative en zone endémique (terrier de "prairiedog" à gauche et interdiction routière dans une zone, à droite).
Mécanismes moléculaires de la peste
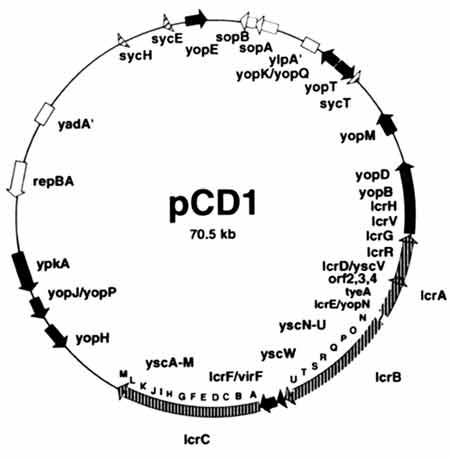
- Le plasmide pCD (Calcium-Dependency) joue un rôle capital dans le pouvoir pathogène car sa perte élective s'accompagne, quelle que soit la voie d'inoculation de Y. pestis, d'une réduction notoire de la virulence bactérienne.
Ce plasmide comporte un groupe de 35 gènes contigus codant un appareillage de sécrétion-translocation
et son système de régulation, flanqué de
gènes spécifiant des protéines effectrices
appelées Yop (Yersinia outer
proteins) ainsi que leurs chaperons. Injectées dans le cytoplasme des cellules de l'hôte, les Yop permettent aux bactéries de rester extracellulaires et d'échapper à la phagocytose : YopH déphosphoryle des protéines d'adhésion focale des phagocytes poly-et mononucléés, alors que YopE, YopO/YpkA) et YopT inactivent les GTPases de la famille Rho contrôlant la polymérisation de l'actine dans ces cellules. Par ailleurs, la production de cytokines inflammatoires (notamment le TNF-alpha) par l'hôte infecté est inhibée par YopH, et surtout YopJ, cette dernière bloquant l'activation cellulaire de MAP-kinases et ainsi, celle de NF-kappaB.Yop J induit également l'apoptose des phagocytes via l'activation de caspases et l'inhibition de l'activation de NF-kappaB. LcrV (anciennement appelé antigène V), qui intervient dans la translocation des Yop à travers la membrane plasmique, déclenche la synthèse d'une cytokine anti-inflammatoire : IL-10. LcrV est un antigène protecteur et cette protéine entre dans la composition actuelle du vaccin acellulaire contre la peste. - Présent en près d'une centaine de copies par cellule, le plasmide pPCP, et plus spécifiquement le gène pla (plasminogen activator), permet la dissémination des bactéries à partir du site d'inoculation. La perte de ce plasmide ou l'inactivation de pla s'accompagne d'une forte baisse de la virulence des bactéries inoculées à l'animal de laboratoire par voie sous-cutanée, alors que la virulence reste identique par voie veineuse : les puces ne s'infectant par Y. pestis que lors des repas sanguins, pPCP contribue ainsi à la transmission inter-individuelle de la peste. - Le plasmide pMT (Murine Toxin) code une capsule de nature glycoprotéique (Fraction 1 ou antigène F1). Ce constituant de surface permet aux microorganismes de résister à la phagocytose en inhibant leur opsonisation.
5 - DIAGNOSTIC BACTÉRIOLOGIQUE
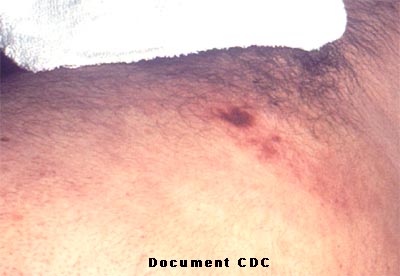
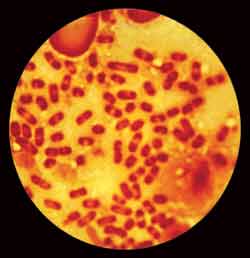
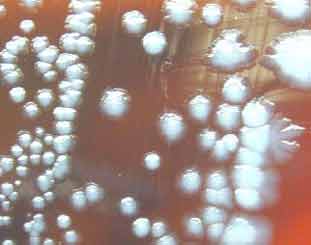
http://www.bacterio.cict.fr/bacdico/yy/tbiochimiquesyersinia.html Aspects de colonies sur la gélose au sang frais après 24 et 72 h d'incubation Documents du CDC: http://phil.cdc.gov/phil/home.asp (mot-clé: plague) Sur le terrain (zone d'endémie), le diagnostic de peste peut être établi avec une très bonne sensibilité et spécificité en détectant dans les produits sus-cités l'antigène F1 par une réaction immunologique. Devant toute suspicion, ne pas oublier d'adresser la souche au CNR:
6 - DIAGNOSTIC SEROLOGIQUE
7 - TRAITEMENT L'utilisation d'une association d'antibiotiques dans le
traitement de la peste n'est pas justifiée, car les
monothérapies par la streptomycine ou le chloramphénicol
sont cliniquement très efficaces. Ce cours a été préparé par le Professeur Michel SIMONET (Faculté de Médecine de Lille) Version du 10.06.05
Pour en savoir plus : |
||||||||||||||||||||||
|
||||||||||||||||||||||